| Краснуха—высокозаразное острое инфекционное заболевание, вызываемое вирусом краснухи.
Наиболее часто краснухой болеют непривитые дети 2-9 лет. Особенна опасна краснуха в первые 3 месяца беременности при этом нередко развиваются тяжелые врожденные пороки развития ребенка, возможна внутриутробная гибель плода. В целом, у взрослых людей краснуха протекает тяжелее, чем у детей
Источником инфекции является человек с клинически выраженной или
стертой формой краснухи. Пути передачи — воздушно-капельный (при
разговоре с больным, поцелуях) и вертикальный (от матери к плоду).
Возможен также контактный путь заражения— через детские игрушки. Больной
становится заразным за 1 неделю до появления сыпи и продолжает выделять
вирус в течение 5-7 дней после появления высыпаний. Ребёнок с
врождённой краснухой выделяет возбудитель более длительное время (до
21-20 месяцев).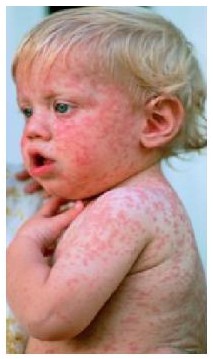
Что происходит при заражении краснухой?
Инкубационный период заболевания длится от 11 до 24 дней (чаще 16-20).
Вирус краснухи проникает в организм через слизистые
оболочки дыхательных путей и разносится кровью по всему организму,
вызывая увеличение лимфатических узлов, в особенности тех, что
расположены на затылке и задней стороне шеи. Иногда возникает
незначительный насморк и сухой кашель, чувство першения в горле,
слезотечение. Наиболее тяжело краснуха протекает у взрослых: характерно повышение температуры тела (до 38-39°С ), головная боль, боли в мышцах, снижение аппетита.
В первый день болезни у 75-90% больных возникает характерная сыпь
на коже, причем высыпания чаще наблюдаются у детей. Элементы сыпи
представляют собой круглые или овальные розово-красные мелкие пятна.
Чаще сыпь вначале возникает на лице и шее, за ушами и на волосистой
части головы, а затем в течение суток она появляется на туловище
и конечностях. Особенно типично расположение сыпи на спине, ягодицах,
внешней поверхности рук и передней поверхности ног. На подошвах
и ладонях сыпь отсутствует. Иногда одновременно мелкие единычные
высыпания появляются на слизистой оболочке рта. Сыпь держится два-три
дня.
У детей краснуха обычно протекает легко.
Осложнения краснухи крайне
редки и встречаются у детей с иммунодефицитом. К ним
относятся: пневмонии, отиты, артриты, ангины, тромбоцитопеническая
пурпура. Очень редко (в основном у взрослых) возникают поражения
головного мозга — энцефалиты и менингоэнцефалиты. Краснуха у беременных
не представляет серьезной опасности для будущей матери, но значительно
увеличивает риск пороков развития плода.
Диагностика и лечение краснухи
Диагноз краснухи, как правило, ставится, если
у ребёнка был контакт с больным краснухой, он не привит, отмечается
характерная кожная сыпь, увеличение лимфатических узлов, другие
симптомы.
Диагноз подтверждается с помощью анализа крови из вены
на противовирусные антитела, который проводится на 1-3-й день болезни
и спустя 7-10 дней. О краснухе свидетельствует увеличение антител
в 4 раза и более.
Лечение обычно проводится в домашних условиях. В период высыпаний ребенку
необходим постельный режим. Специальное лечение не назначают, иногда
применяют симптоматические средства (лекарства, устраняющие симптомы
заболевания).
При появлении осложнений необходима срочная госпитализация.
Прогноз заболевания в большинстве случаев благоприятный. Повторное заражение краснухой невозможно.
Профилактика краснухи у детей
Для предотвращения распространения инфекции заболевших краснухой
изолируют в течение 5 дней с момента появления сыпи. В отношении
общавшихся с ними лиц никаких ограничительных мероприятий
не предусмотрено, карантин на группы детских учреждений не накладывают.
Важно предотвратить контакт больного ребёнка с беременными женщинами.
Вакцинация от краснухи входит в календарь прививок.
В России наиболее часто применяется тривакцина корь-краснуха-паротит.
Вакцину вводят подкожно или внутримышечно в 12 -15 месяцев и повторно
в 6 лет. Специфический иммунитет развивается через 15-20 дней почти
у 100% привитых и сохраняется более 20 лет.
|  Главная
Главная  Каталог файлов
Каталог файлов  Регистрация
Регистрация  Вход
Вход